電子医療記録(HER)がほぼ完全に普及し、部門や機関全体で医療データが統合される時代において、診療のばらつきに対する認識が高まっている。周術期ケアも例外ではなく、最近の研究では、使用される麻酔技術1、投与される薬剤2,3、使用される手術室の人員配置モデルなどの実践において、施設レベルでの幅広いばらつきがあることが示されている。4 サブスペシャリティ・トレーニング、地域の医療資源制約、患者の期待などの要因など、場合によっては、診療のバリエーションが正当化されることもある。しかし、説明のつかない、あるいは不当なばらつきがある場合もあり、その原因はおそらく、診療のベンチマークの欠如、病院の資源配分の最適化不足、あるいは個々の患者のニーズに合わせた的確なケアの欠如にあると考えられる。5,6
場合によっては、このような診療のばらつきは4、より悪い転帰に関連している可能性がある。これには、麻酔専門スタッフの配置比率の診療パターン、病院レベルの安全対策の遵守7、および救命不能率などが含まれる。8
原因不明のばらつきや不当なばらつきに対処するため、最新の品質改善 (Quality improvement:QI)および研究イニシアチブでは、多施設学習・医療システムのアプローチを模索するようになってきており、施設間の診療のばらつきから得られる比較有効性エビデンスを統合して、パフォーマンスのベンチマークと品質尺度を開発している。9,10 戦略的な他施設インフラストラクチャが整備されれば、そのようなベンチマークと品質尺度を参加施設全体に普及させ、進化するベストプラクティスを迅速に反復し、患者安全と医療の価値を高めることができる。11,12 周術期ケアに関連する学習型医療システム インフラストラクチャの1つはMulticenter Perioperative Outcomes Group (MPOG)がある。本稿では、これを説明するために以下を取り上げる。(i) 研究と品質向上(QI)のための周術期EHRを統合するために必要なアプローチ、 (ii) 蓄積された大量の周術期医療データを効果的に活用するために使用できるビッグデータツール、そして(iii) 周術期ケアと患者安全を向上させるために、研究と品質尺度の成果を共有するコミュニティを構築することの価値提案である。最後に、人工知能と機械学習アプローチの台頭により健康情報の収集と臨床的意思決定を強化する新たな機会がもたらされる中、人工知能/機械学習の手法を継続的に導入して成功させるための中核となる課題及びそのような課題に対処するアプローチについて述べる。
周術期データに基づいた学習医療システムの原則:THE MULTICENTER PERIOPERATIVE OUTCOMES GROUP (MPOG)
EHRデータは機関によって大きく異なる
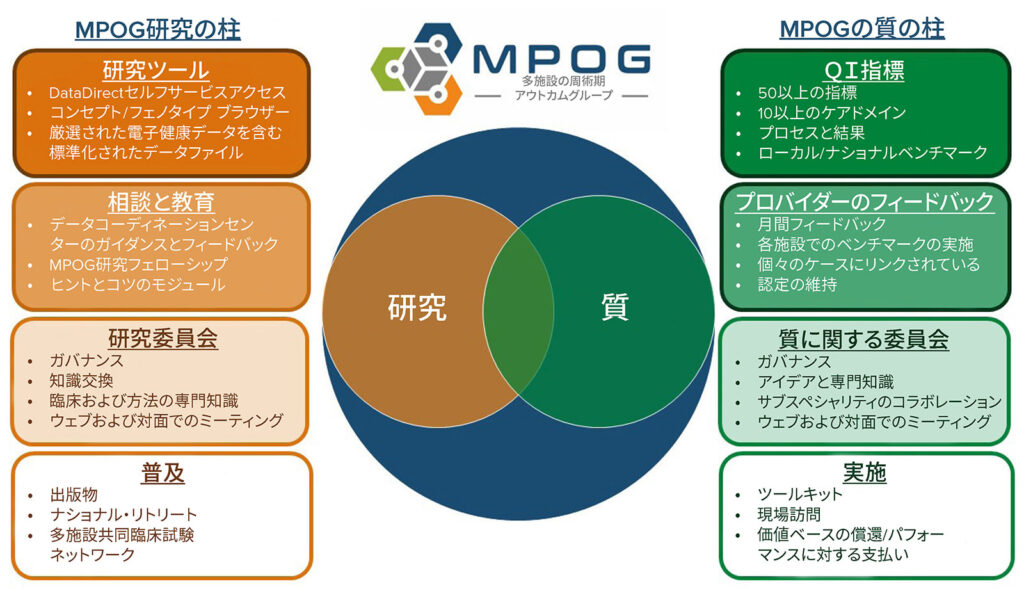
Learning Health System(LHS)は、「知識の生成が医療の実践の中核に組み込まれ、医療提供プロセスの自然な成果であり、ケアの継続的な改善につながるもの」と定義されている。13 MPOGは、QI、研究、患者安全の継続的に上昇する基準に対応する、周術期ケアに重点を置いた学習型医療システムになることを目指している(図 1)。MPOGは、新たに導入された電子麻酔記録システムを多施設観察分析に利用することに関心のあるいくつかの学術センターによって 2008年に開始された。しかし、この同じデータセットが、適切なガバナンスと共同作業によって、MPOGデータが知識を生成する学習型健康システムの基盤となる可能性があることがすぐに明らかになった。この知識は実践の変化につながり、実践の変化は新しいデータにつながる。このアプローチのフライホイール効果により、現在では100件近くの病院がMPOGグループに参加している。さらに、MPOGは、研究、QI、教育関連のさまざまな用途のために、これらのデータを抽出、取り込み、クリーニング、分析するツールを開発した。各施設から提出される最小限のデータセットには、周術期の生理学的データ、投薬データ、テキストメモ、スタッフ配置、主要なイベント、および体液バランスの入出力データが含まれる。これらのマーカーはすべて、既存の麻酔医療記録内の施設ごとにマッピングされたデータから自動的に導出され、各施設で使用されている特定のEHRベンダーにほとんど依存しない。さらに、術前の病歴と身体情報、検査結果、Current Procedural Terminology(CPT)コード、退院診断、院内死亡率データなどの管理データも含まれる。
EHRデータは施設によって非常にばらつきがある。結果として、MPOGの基本的な要素は、参加施設全体のEHRデータを、研究やQIに使用できる事前に計算され検証された表現型に変換する方法論である。14 この厳密なプロセスには、より信頼性の高い臨床的推論を生成するために、MPOG内のすべてのデータ タイプの組み合わせを統合するアルゴリズムを適用することが含まれる。これらの推論は、研究者が分析を実施し、QIリーダーと臨床医がケアパターンのばらつきを理解するための構成要素として機能する。MPOG研究と QIの重要な要素である表現型の例には、麻酔技術、米国麻酔科学会(American Society of Anesthesiologists)フィジカルステイタス、患者の喫煙状況などがある。これらの各ケースでは、これらのデータがサイト全体で文書化される方法は、サイトによって何千通りもあり、MPOGが開発したソフトウェアアルゴリズムがデータを相互運用可能な表現型に変換する。
周術期EHRデータを患者安全の向上のための知識と行動に変換するためのMPOGツール
MPOGはビッグデータを分析するプログラムとツールを開発した
MPOGは、ビッグデータを分析し、微妙で意味のあるQIの推論や、患者安全の向上を目的とした研究プロジェクトを可能にするプログラムとツールを開発した。
MPOGのQIミッションは、各参加施設の麻酔専門QIチャンピオンで構成される品質委員会によって統括されている。この委員会は利用可能な最良のエビデンスを反映した品質尺度を承認および維持し、この分野の拡大し進化する知識基盤に対応するために定期的にQI指標を再検討する計画を確立しているする。新しいQIイニシアチブのアイデアは、この委員会だけでなく小児、産科、高齢者、心臓麻酔に焦点を当てたサブスペシャリティ分科会からも生まれ、それぞれ参加施設の品質管理のチャンピオンと専門家で構成されている。これらの委員会は、オープンな議論、コラボレーション、ベストプラクティスや学んだ教訓の共有を促進する。
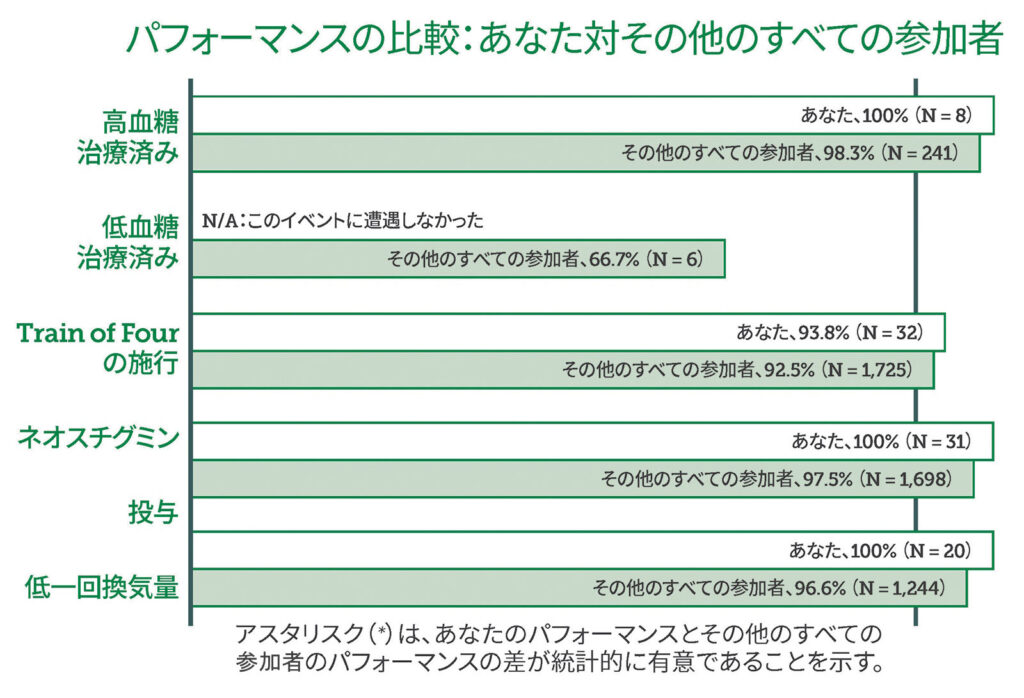
会員が各自の所属機関に変化を起こせるように、MPOGは計算された表現型を基盤にした一連のプログラムを開発した。これらのプログラムには、表1に示すようにQI指標の開発、臨床レベルのフィードバック、個々の医療提供者のフィードバック、QIツールキット、質に関する共同会議が含まれる。すべての QI 指標についての詳細はこちらより閲覧可能: https://spec.mpog.org/Measures/Public。個々のプロバイダーのパフォーマンスを追跡し、個人にフィードバックを提供できる(図 2)。
表 1:マルチセンター周術期アウトカムグループ内の品質向上プログラム
QIミッションを補完するために、MPOGの研究ミッションは研究委員会によって管理されている。研究委員会は、提出された提案を審査し、進行中のプロジェクトの進捗状況を追跡することによって、MPOGの臨床研究活動を調整する。この委員会は、各参加施設のMPOG主任研究者で構成され、すべてのMPOG研究提案を評価し、仮説と方法論についての重要な指針を提供し、プロジェクトの承認前にMPOGデータを使用した臨床研究の科学的妥当性を確認する。MPOGデータを使用した有意義な研究を可能にするために、同グループはレジストリを活用するためのいくつかのプログラムとツールを構築した。これらのプログラムには、定期的な研究委員会の会議や年次MPOGリトリートのほか、研究コホートを開発し、研究クエリを合理化するためのソフトウェア ツール(例: DataDirect®、ミシガン州アナーバー)が含まれる。
ミシガン州内のパフォーマンス向上
ミシガン州では、MPOGはミシガン州のBlue Cross Blue Shielが資金提供するQIプログラムの一部であり、学習型医療システムとして機能している。17 このプログラムは、さまざまな専門分野や健康状態にわたるQIグループに資金を提供している。 18 上記のメカニズムを通じて、非盲検のパフォーマンス評価、多専門分野の協力会議、支払者主導の金銭的インセンティブがケアの大幅な改善につながる。これらは、血糖管理や体温管理などの重要な麻酔治療領域の改善、本プログラムに参加している病院より費用対効果の高い治療を実現していることからも明らかである。(表 2)。19
表 2:多施設周術期アウトカムグループの品質改善効果の例
研究イニシアチブ:多施設における診療のばらつきと周術期医療体制の評価
臨床医や施設間での周術期診療のばらつきの大きさを考慮すると、MPOGの重要な研究結果には診療パターンが患者や手術ではなく臨床医や施設によって説明される程度を定量化する研究が含まれている。このような診療のばらつきは、臨床医のトレーニング、個人の診療の好み、あるいは施設レベルの臨床ケアとインフラストラクチャの構造を示いている可能性があり、患者の転帰への影響を研究するために活用されてきた。場合によっては、麻酔専門家の配置比率、病院レベルの安全対策の順守状況7、救命失敗率8などの診療のばらつきが転帰の悪化と関連することもある。一方で、担当外科医による重複手術20や、外科医が前日一晩中手術を行った手術など、有害転帰との関連が見られない場合もある。21
周術期医療における人工知能と機械学習がもたらす機会と課題
人工知能の安全な導入には課題がある
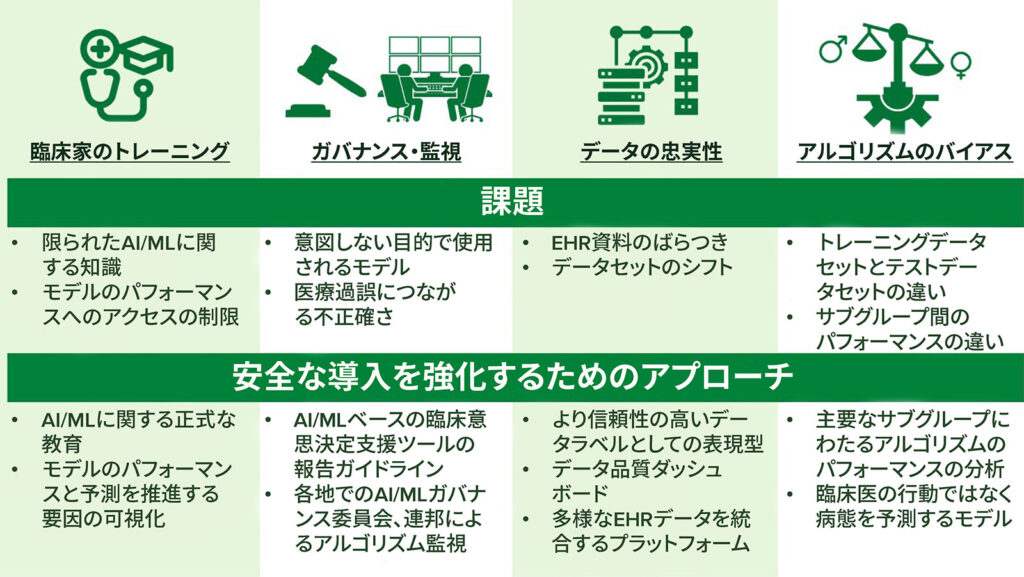
人工知能や機械学習を用いた手法を適用してデータ品質を向上させ、多施設研究とQIを実行するための電子医療記録(electronic health record: EHR)データを処理するビッグデータツールの開発を行い、、QI指標を開発し予測アルゴリズムの開発を通じて臨床ケアを改善する機会が生まれている。周術期EHRデータの複雑さと粒度を考慮すると、変数間の複雑な非線形相互作用を大量に処理できる人工知能/機械学習手法は、古典的な統計的アプローチよりも大きな利点を提供することがある。しかし、周術期学習医療システムに人工知能/機械学習ベースの手法を安全に導入するには課題が存在する。これには、(i) 長所と限界に関する利用可能な臨床医の知識ベースの大きなばらつき、(ii) 臨床アルゴリズムの監視とガバナンスの必要性、(iii) 人工知能/機械学習アルゴリズムが訓練されるソースデータの忠実性を確保する必要性、(iv) 人工知能/機械学習ベースの臨床意思決定支援システムで伝播する可能性のあるバイアスを認識し対処するための体系的なアプローチ(図 3)が含まれる。
臨床医の知識に関連して、人工知能/機械学習教育が医療カリキュラムと医学教育の機会に組み込まれている。22 アルゴリズムのガバナンスと監視に関連して、QIと患者安全の取り組みは医療システム内に展開された人工知能/機械学習モデルを監視する委員会のためのフレームワークを提案している。23 データ忠実度に関しては、EHRデータ品質の変化(「データセット シフト」)を診断して修正するアプローチが提案されており24、現場の臨床医とアルゴリズム ガバナンス委員会の間のクローズドループ コミュニケーションを維持することに重点が置かれている。これにより、予測モデルの性能不足を認識させ、それぞれの臨床状況において予測モデルが信頼できるか無視できる臨床状況についてかを臨床医がわかるようになり、患者安全を向上させられるだろう。最後に、アルゴリズムのバイアスに関する懸念が残るため、特に人種、民族、性別のようなさまざまな臨床サブグループに基づく場合25 におけるモデルの性能の差に対処する機会には、 そのようなサブグループにおける人工知能/機械学習モデルのパフォーマンスを明示的に調べることを含む。
結論
有効性に関する比較研究を実施し、麻酔ケアの質と安全性を向上させるために、患者、臨床家、施設、地域にわたる周術期EHRデータを統合する機会は熟している。新しい人工知能/機械学習ベースの手法を適切に活用したビッグデータ ツールを備えた周術期学習医療システムは、臨床医コミュニティがデータの共有、アイデアの交換、学習医療システム内で進化するベストプラクティスを広めるためのプラットフォームを提供する。
Michael R. Mathisは、麻酔科学の准教授であり、ミシガン州アナーバーにあるミシガン大学ミシガン医科大学の計算生命情報学部門の提携教員である。
Robert B. Schonbergeは、コネチカット州ニューヘイブンにあるエール大学医学部の准教授および麻酔科学の学務担当副教授である。
Anthony L. Edelmanは、ミシガン州アナーバーにあるミシガン大学ミシガン医科大学の麻酔科学の助教および成人麻酔科学の准教授である。
William Brian Beam, MDはミネソタ州のMayo Clinicの麻酔科助教である。
Douglas A. Colquhoun、MB ChB、MSc、MPHは、ミシガン州アナーバーにあるミシガン大学ミシガン大学麻酔科助教である。
William Brian Beam, MDはミネソタ州のMayo Clinicの麻酔科助教である。
Nirav J. Shahは、ミシガン州アナーバーにあるミシガン大学ミシガン医科大学麻酔科の准教授である。
Michael Mathis, MDは、米国国立衛生研究所(NHLBI、NIDDK、AHRQ)から研究助成金を受領し、今回の研究とは関係なく、米国キエジからミシガン大学に支払われた研究援助を受けている。Robert Schoenberger, MD, MCDHSは、現在の仕事とは無関係にジョンソン・エンド・ジョンソンの株式を所有していると報告している。Anthony Edelman, MDは、現在の研究とは関係なく、National Institutes of Health(AHRQ)から資金提供を受けている(ミシガン大学に支払われている)。Allison Janda, MDは、今回の研究とは関係なく、米国国立衛生研究所(NHLBI)およびPatient Centered Outcomes Research Instituteから研究助成金の支援を受けている。Douglas Colquhoun, MB ChB, MSc, MPH は、米国国立衛生研究所(NHLBI)から研究助成金を受領した。今回の研究とは関係なく、Merck & Coおよび米国Chiesiからミシガン大学に支払われた研究援助を受領している。Michael Burns, MDは、本研究とは関係なく、Blue Cross Blue Shield of Michigan (BCBSM)およびPatient-Centered Outcomes Research Instituteから研究助成金の支援を受領している。また、Decimal Code, Inc.の共同創設者でもあるが、本作品とは関係ない。Nirav Shah, MDは、米国国立衛生研究所(NLM、NIA)、Patient Centered Outcomes Research Institute、Blue Cross Blue Shield Michigan、Edwards Lifesciencesおよびアップル社から資金提供を受けており(ミシガン大学に支払われている)、今回の研究とは関係ない。提出された作品に影響を与えたと思われる利益相反はない。
すべての研究と資金の一部は、ミシガン大学(米国ミシガン州アナーバー)のミシガン医学部麻酔科に帰属する。記載されているプロジェクトは、米国国立衛生研究所(NIDDK R01DK133226、NHLBI R01HL167790、NIA R01AG059607、NHLBI K08HL159327、NHLBI K23HL166685、ベセスダ、メリーランド州)によって部分的な支援を受けた。さらに、Multicenter Perioperative Outcomes Groupレジストリへの基礎となる電子医療記録データ収集をサポートするための資金の一部が、ミシガン州Blue Cross Blue Shield of Michigan/Blue Care Networkバリューパートナーシップ プログラムの一環として、ミシガン州Blue Cross Blue Shield of Michigan/Blue Care Networkによって提供された。Blue Cross Blue Shield of Michigan/Blue Care NetworkとMulticenter Perioperative Outcomes Groupは協力して取り組んでいるが、著者によって表明された意見、信念、および視点は、ミシガン州Blue Cross Blue Shield of Michigan/Blue Care Networkやその従業員の意見、信念、視点を必ずしも反映しているわけではない。さらに、著者によって表明された意見、信念、および視点は、必ずしも国立衛生研究所やその職員の意見、信念、視点を反映しているわけではない。業界関係者はこの研究には関与していない。
参考文献
- Roberts DJ, Mor R, Rosen MN, et al. Hospital-, anesthesiologist-, surgeon-, and patient-level variations in neuraxial anesthesia use for lower limb revascularization surgery: a population-based cross-sectional study. Anesth Analg. 2022;135:1282–1292. PMID: 36219577.
- Janda AM, Spence J, Dubovoy T, et al. Multicentre analysis of practice patterns regarding benzodiazepine use in cardiac surgery. Br J Anaesth. 2022;128:772–784. PMID: 35101244.
- Mathis MR, Janda AM, Kheterpal S, et al. Patient-, clinician-, and institution-level variation in inotrope use for cardiac surgery: a multicenter observational analysis. Anesthesiology. 2023;139:122–141. PMID: 37094103.
- Burns ML, Saager L, Cassidy RB, et al. Association of anesthesiologist staffing ratio with surgical patient morbidity and mortality. JAMA Surg. 2022;157:807–815. PMID: 35857304.
- Sutherland K, Levesque JF. Unwarranted clinical variation in health care: definitions and proposal of an analytic framework. J Eval Clin Pract. 2020;26:687–696. PMID: 31136047.
- Sessler DI. Implications of practice variability. Anesthesiology. 2020;132:606–608. PMID: 32053562.
- Brooke BS, Dominici F, Pronovost PJ, et al. Variations in surgical outcomes associated with hospital compliance with safety practices. Surgery. 2012;151:651–659. PMID: 22261296.
- Portuondo JI, Farjah F, Massarweh NN. Association between hospital perioperative quality and long-term survival after noncardiac surgery. JAMA Surg. 2022;157:258–268. PMID: 35044437.
- Casey JD, Courtright KR, Rice TW, Semler MW. What can a learning healthcare system teach us about improving outcomes? Curr Opin Crit Care. 2021;27:527–536. PMID: 34232148.
- Foley T, Vale L. A framework for understanding, designing, developing and evaluating learning health systems. Learn Health Syst. 2023;7:e10315. PMID: 36654802.
- Sheetz KH, Englesbe MJ. Expanding the quality collaborative model as a blueprint for higher-value care. JAMA Health Forum. 2020;1:e200413-e200413. PMID: 36218502.
- Smith M, Saunders R, Stuckhardt L, McGinnis JM. Committee on the Learning Health Care System in America; Institute of Medicine. Best care at lower cost: the path to continuously learning health care in America. National Academies Press (US); 2013 May 10. PMID: 24901184.
- Olsen L, Aisner D, Mcginnis JM, eds. The Learning Healthcare System: Workshop Summary. National Academies Press; 2007. PMID: 21452449.
- Colquhoun DA, Shanks AM, Kapeles SR, et al. Considerations for integration of perioperative electronic health records across institutions for research and quality improvement: the approach taken by the Multicenter Perioperative Outcomes Group. Anesth Analg. 2020;130:1133–1146. PMID: 32287121.
- MPOG Measure Specs—Measure List. https://spec.mpog.org/Measures/Public. Accessed February 16, 2024.
- Toolkits. MPOG. Published July 24, 2019. https://mpog.org/toolkits/. Accessed February 16, 2024.
- Howard R, Grant J, Leyden T, Englesbe M. Improving the quality of health care through 25 years of statewide collaboration in Michigan. NEJM Catalyst. 3:CAT.22.0153. doi: 10.1056/CAT.22.0153.
- Collaborative quality initiatives—value partnerships.com — blue cross blue shield of Michigan. https://www.valuepartnerships.com/programs/collaborative-quality-initiatives/. Accessed February 16, 2024.
- Janda AM, Vaughn MT, Colquhoun DA, et al. Does anesthesia quality improvement participation lead to incremental savings in a surgical quality collaborative population? A retrospective observational study. Anesth Analg. 2023;137:1093–1103. PMID: 37678254.
- Sun E, Mello MM, Rishel CA, et al. Association of overlapping surgery with perioperative outcomes. JAMA. 2019;321:762–772. PMID: 30806696.
- Sun EC, Mello MM, Vaughn MT, et al. Assessment of perioperative outcomes among surgeons who operated the night before. JAMA Intern Med. 2022;182:720–728. PMID: 35604661.
- Howell MD, Corrado GS, DeSalvo KB. Three epochs of artificial intelligence in health care. JAMA. 2024;331:242–244. PMID: 38227029.
- Reddy S, Allan S, Coghlan S, Cooper P. A governance model for the application of AI in health care. J Am Med Inform Assoc. 2020;27:491–497. PMID: 31682262.
- Finlayson SG, Subbaswamy A, Singh K, et al. The clinician and dataset shift in artificial intelligence. N Engl J Med. 2021;385:283–286. PMID: 34260843.
- Chin MH, Afsar-Manesh N, Bierman AS, et al. Guiding principles to address the impact of algorithm bias on racial and ethnic disparities in health and health care. JAMA Netw Open. 2023;6:e2345050. PMID: 38100101.


 Issue PDF
Issue PDF