 Анестезиологи являются ведущими специалистами в области безопасности пациентов. Они знают, что гигиена рук — важный аспект в работе врача.1 Загрязнение рук является причиной передачи патогенов через многочисленные резервуары на рабочем месте анестезиолога. Кроме того, в результате геномного анализа бактерий, взятых с рук врача, и патогенов, вызывающих инфекции, было установлено, что медицинские работники являются носителями возбудителей, которые могут стать причиной заражения пациентов.2,3,4 Распространение золотистого стафилококка через резервуары рабочего места анестезиолога связано с повышенным риском инфекции в области хирургического вмешательства (ИОХВ).5 Более того, вероятность возникновения такой инфекции увеличивается более чем в 5 раз, если патогенные микроорганизмы чувствительны к используемому профилактическому антибиотику, и в 9 раз, если устойчивы к нему.6 Чтобы снизить возникновение такого риска, необходимо применять многосторонний подход к предотвращению ИОХВ.7 Если улучшить гигиену рук в рамках многоаспектной программы, то можно снизить вероятность распространения золотистого стафилококка, а также ИОХВ.8,9 Эти сведения являются важным фактором для улучшения гигиены рук всего интраоперационного персонала. При этом анестезиологи должны взять на себя инициативу.
Анестезиологи являются ведущими специалистами в области безопасности пациентов. Они знают, что гигиена рук — важный аспект в работе врача.1 Загрязнение рук является причиной передачи патогенов через многочисленные резервуары на рабочем месте анестезиолога. Кроме того, в результате геномного анализа бактерий, взятых с рук врача, и патогенов, вызывающих инфекции, было установлено, что медицинские работники являются носителями возбудителей, которые могут стать причиной заражения пациентов.2,3,4 Распространение золотистого стафилококка через резервуары рабочего места анестезиолога связано с повышенным риском инфекции в области хирургического вмешательства (ИОХВ).5 Более того, вероятность возникновения такой инфекции увеличивается более чем в 5 раз, если патогенные микроорганизмы чувствительны к используемому профилактическому антибиотику, и в 9 раз, если устойчивы к нему.6 Чтобы снизить возникновение такого риска, необходимо применять многосторонний подход к предотвращению ИОХВ.7 Если улучшить гигиену рук в рамках многоаспектной программы, то можно снизить вероятность распространения золотистого стафилококка, а также ИОХВ.8,9 Эти сведения являются важным фактором для улучшения гигиены рук всего интраоперационного персонала. При этом анестезиологи должны взять на себя инициативу.
Рабочее место анестезиолога является сложной средой, где есть пациент, хирургический стол и/или функциональная кровать, аппарат для анестезии, штативы для внутривенных вливаний и подключенные инфузионные устройства, тележка с чистыми принадлежностями, а также отдельная стойка с медицинскими препаратами. В ходе ежедневной анестезиологической практики анестезиологи взаимодействуют с пациентом, а также многочисленными компонентами своего рабочего места.10,11 Несмотря на сложность обстановки, врачам необходимо обеззараживать руки, чтобы не передать инфекции пациенту и снизить риск их распространения. Представители Всемирной организации здравоохранения (ВОЗ)12 выделили 5 правил, после которых необходимо проводить гигиену рук, а именно до контакта с пациентом, до проведения чистых/асептических процедур, после контакта с пациентом, после риска контакта с биологическими жидкостями, после прикосновения к предметам, находящимся возле пациента (см. табл. 1).12 Соблюдая рекомендации ВОЗ и подобные им советы, анестезиологам13 требуется проводить гигиену рук от 54 до 150 раз в час.11,13 Тем не менее исследования показывают, что они делают это менее раза в час.14 Разумеется, что необходимо улучшить эту ситуацию. Может показаться, что смысла бороться с передачей патогенов нет, ведь бактерии широко распространены в окружающей среде. Однако по данным исследований, снижение уровня золотистого стафилококка у врачей до менее чем 100 колониеобразующих единиц (КОЕ) является достижимой целью, которая может защитить пациентов.9,15
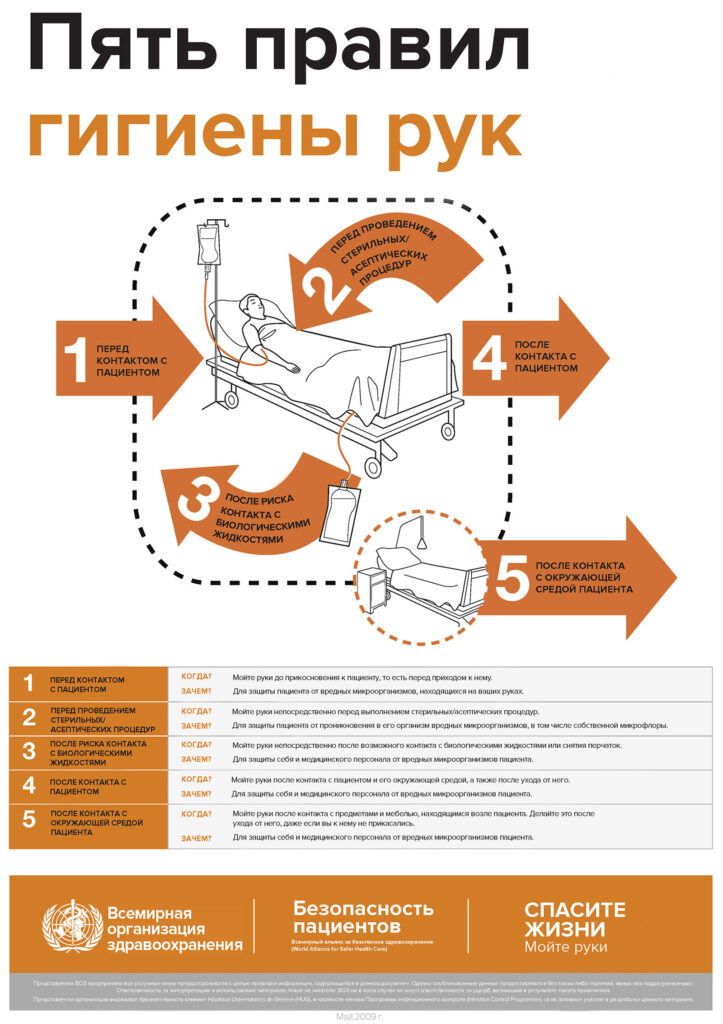
Рисунок 1. Пять правил гигиены рук. г. Женева, Швейцария. Всемирная организация здравоохранения. 2009. Лицензия: CC BY-NC-SA 3.0 IGO.
Правозащитная группа APSF по приоритетам безопасности пациентов. Анестезиологам рекомендуется проводить гигиену рук не менее 8 раз в час во время анестезии.16 Если мыть руки или использовать дезинфицирующее средство в таком объеме, то можно снизить загрязнение окружающей среды и кранов инфузионной системы, а также предотвратить вероятность последующего развития инфекции.14 Однако еще не ясно, как стимулировать людей придерживаться такого уровня гигиены.16 Поэтому последующие исследования будут направлены на изучение необходимых для этого средств, например продукции на спиртовой основе, применения воды и мыла, а также расположения дозаторов, методики очищения и потенциальных рисков.
Несмотря на то, что гигиену можно проводить с помощью спиртовых растворов, после потенциального контакта со спорообразующими организмами или обнаружения следов грязи, необходимо сразу помыть руки с мылом.14,17 Поскольку раковины расположены за пределами операционной, спирт является основным средством гигиены рук для анестезиологов. Благодаря тому, что он вызывает меньшее раздражение кожи, чем использование мыла и воды, можно снизить риск раздражения и количества бактерий на руках.18,19
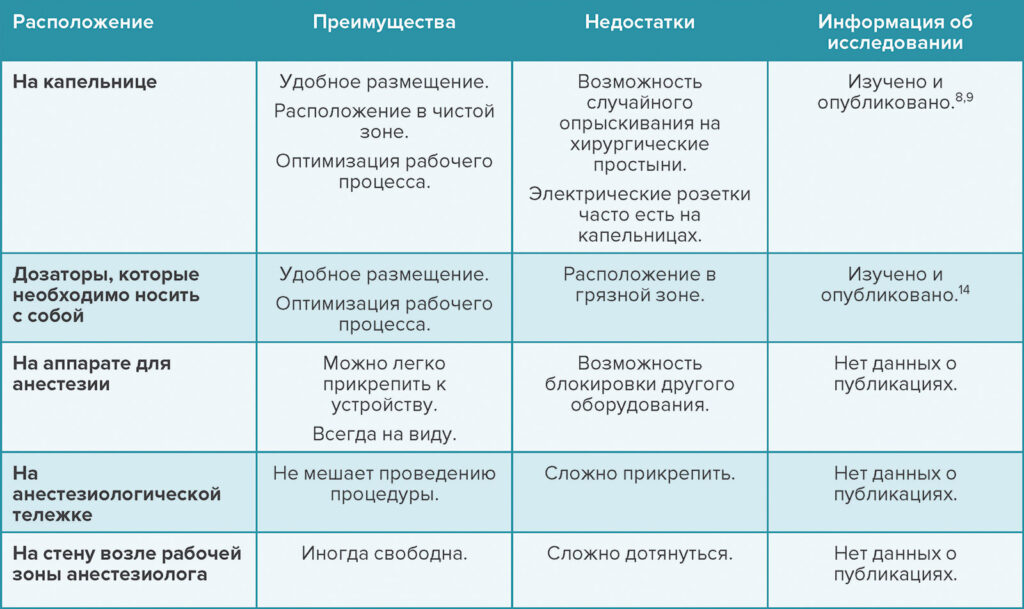
Расположение дозаторов должно зависеть от плотности задач, то есть их количества, которое необходимо выполнить за определенный промежуток времени. Сотрудники организаций по предотвращению инфекций в сфере здравоохранения рекомендуют размещать дозаторы в легкодоступных местах в зоне обслуживания пациентов.20 Использование таких устройств, размещенных вне рабочей зоны анестезиолога (например, на стене или возле входа в операционную), может негативно сказаться на процессе оказания помощи. Значение плотности задач хорошо прослеживается. В ходе одного из исследований было установлено, что анестезиологи, которые носят с собой персонализированный спиртовой дозатор, могут в 37 раз повысить уровень соблюдения гигиены рук и снизить частоту загрязнения окружающей среды и кранов инфузионной системы, а также предотвратить распространение инфекций, связанных с оказанием медицинской помощи.14 В рамках многоаспектной программы некоторые ученые проводили анализ по поводу размещения дозатора на штативе для внутривенных вливаний слева от врача.8,9 Благодаря такому местоположению можно снизить риск распространения бактерий, а также развития ИОХВ.8,9
Поскольку загрязнение рук врачей связано с загрязнением окружающей среды, частая и качественная уборка рабочего пространства может способствовать улучшению гигиены рук. Согласно данным одного исследования, разделение рабочего пространства на чистую и грязную зоны способствует снижению доли участков (показатель КОЕ — ≥100).14,21 Тем не менее можно легко догадаться, что диспенсеры необходимо размещать в местах, которые считаются чистыми. Например, дозатор можно расположить на штативе для внутренних вливаний, аппарате для анестезии или тележке с помощью монтажной стойки. Если его закрепили на штативе, необходимо обеспечить безопасность пациента, а также предотвратить попадание брызг и капель на операционное поле и расположенные рядом электрические розетки (табл. 1).
Таблица 1. Возможные варианты расположения дезинфицирующих средств для рук на рабочем месте анестезиолога.
Несмотря на то, что анестезиологи должны иметь доступ к дезинфицирующему средству для рук, необходимо учитывать потенциальные опасности. Все дезинфицирующие средства на спиртовой основе содержат 60–80 % этилового или изопропилового спирта и воду. Это связано с тем, что для гидролиза мембран микроорганизмов и замедления испарения средств необходимо достаточное количество воды.22,23 В силу того, что спиртовая продукция легко воспламеняется, пожарные нормы регулируют общий объем дезинфицирующих средств, допустимый в процедурном кабинете, и минимальное расстояние между спиртовыми дозаторами. Такие средства должны размещаться на расстоянии не менее 1,2 м друг от друга и совокупный объем вещества в одном помещении не должен превышать 1,2 л.24 Специалисты Центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention) также придерживаются этих рекомендаций по пожарной безопасности.25 Объем персонализированного спиртового дозатора, который необходимо носить с собой, а также ручного спиртового насоса на капельнице должен составлять менее 85 мл.8,9,14 Несмотря на то, что случаев возгорания, связанных с использованием дезинфицирующих средств для рук, не было, стоит все равно рассмотреть возможность такого риска.
В заключение следует отметить, что улучшение гигиены рук анестезиологов является важным элементом многогранного подхода к уменьшению частоты передачи бактерий и развития инфекций. Следует поощрять гигиеническую обработку рук 8 раз в час во время проведения анестезии. В рабочем пространстве анестезиолога необходимо размещать дезинфицирующие средства на спиртовой основе в чистых и легкодоступных местах, которые хорошо видны клиницисту.
Джонатан Э. Чарнин (Jonathan E. Charnin), дипломированный врач, член FASA, является ассистентом кафедры анестезиологии и периоперационной медицины (Department of Anesthesiology and Perioperative Medicine) при клинике Mayo Clinic, г. Рочестер, шт. Миннесота, США.
Брендан Т. Ванта (Brendan T. Wanta), дипломированный врач, является ассистентом кафедры анестезиологии и периоперационной медицины при клинике Mayo Clinic, г. Рочестер, шт. Миннесота, США.
Ричард А. Бирс (Richard A. Beers), дипломированный врач, является почетным профессором кафедры анестезиологии в Университете штата Нью-Йорк (SUNY Upstate Medical University), г. Сиракьюс, шт. Нью-Йорк, США.
Джонатан М. Тан (Jonathan M. Tan), дипломированный врач, магистр общественного здравоохранения, магистр программирования и информатики, член FASA, является доцентом кафедры анестезиологии и стереоскопических наук, заместителем председателя по аналитике и клинической эффективности кафедры анестезиологии и реаниматологии в Детской больнице Лос-Анджелеса (Children’s Hospital Los Angeles) и Университете Южной Калифорнии (University of Southern California) в г. Лос-Анджелес, шт. Калифорния, США.
Michelle Beam (Мишель Бим), врач-остеопат, магистр делового администрирования, член FASA и FACHE, доцент кафедры анестезиологии в больнице Penn Medicine в г. Вест Честер, шт. Пенсильвания, США.
Сара Макманнус (Sara McMannus), дипломированная медсестра, бакалавр сестринского дела, магистр делового администрирования, клинический консультант компании Sepsis Alliance
Дезири Чаппелл (Desiree Chappell), магистр наук в области сестринской анестезии, сертифицированный зарегистрированный средний медицинский работник — анестезист, вице-президент отдела по контролю клинического качества, компании NorthStar Anesthesia в г. Ирвинг, шт. Техас, США.
Рэнди В. Лофтус (Randy W. Loftus), дипломированный врач, является ассистентом кафедры анестезиологии и периоперационной медицины при клинике Mayo Clinic в г. Рочестер, шт. Миннесота, США.
Джонатан Тан (Jonathan Tan) получил исследовательский грант от APSF, Фонда образования и исследований в области анестезиологии (Foundation for Anesthesia Education and Research, FAER), а также от Центра наук в области экологического здоровья Южной Калифорнии (Southern California Environmental Health Sciences Center). Он является консультантом компаний GE Healthcare и Edwards LifeSciences.
Дезири Чаппелл (Desiree Chappell), входит в состав Бюро докладчиков (Speakers Bureau) компаний Medtronic и Edwards LifeSciences, а также Консультативного совета ProVation (Advisory Board for ProVation).
Рэнди Лофтус (Randy Loftus) сообщил о текущем финансировании исследований от NIH R01 AI155752-01A1, «БАЗОВОЕ исследование: Улучшение внедрения научно обоснованных подходов и наблюдения для предотвращения передачи бактерий и инфицирования», а также получил финансирование от APSF, компаний Sage Medical Inc, BBraun, Dräger, Surfacide и Kenall, имеет один или несколько патентов на рассмотрении, является партнером компании RDB Bioinformatics, LLC, которая владеет OR PathTrac, и выступал на образовательных встречах, спонсируемых компаниями Kenall и BBraun.
Другие авторы заявили об отсутствии конфликта интересов.
СПИСОК ЛИТЕРАТУРЫ
- Warner MA, Warner ME. The evolution of the anesthesia patient safety movement in America: lessons learned and considerations to promote further improvement in patient safety. Anesthesiology. 2021;135:963–974. PMID: 34666350
- Dexter F, Loftus RW. Estimation of the contribution to intraoperative pathogen transmission from bacterial contamination of patient nose, patient groin and axilla, anesthesia practitioners’ hands, anesthesia machine, and intravenous lumen. J Clin Anesth. 2024;92:111303. Epub 2023 Oct 22. PMID: 37875062.
- Loftus RW, Brindeiro CT, Loftus CP, et al. Characterizing the molecular epidemiology of anaesthesia work area transmission of Staphylococcus aureus sequence type 5. J Hosp Infect. 2024;143:186–194. Epub 2023 Jul 13. PMID: 37451409.
- Loftus RW, Brown JR, Koff MD, et al. Multiple reservoirs contribute to intraoperative bacterial transmission. Anesth Analg. 2012;114:1236–1248. Epub 2012 Mar 30. PMID: 22467892.
- Hopf, Harriet W. MD. Bacterial reservoirs in the operating room. Anesthesia & Analgesia. 2015;120:p 700–702. PMID: 25790198
- Loftus RW, Dexter F, Brown JR. Transmission of Staphylococcus aureus in the anaesthesia work area has greater risk of association with development of surgical site infection when resistant to the prophylactic antibiotic administered for surgery. J Hosp Infect. 2023;134:121–128. doi: 10.1016/j.jhin.2023.01.007. Epub 2023 Jan 21. PMID: 36693592.
- Dexter F, Brown JR, Wall RT, Loftus RW. The efficacy of multifaceted versus single anesthesia work area infection control measures and the importance of surgical site infection follow-up duration. J Clin Anesth. 2023;85:111043. Epub 2022 Dec 23. PMID: 36566648.
- Loftus RW, Dexter F, Goodheart MJ, et al. The effect of improving basic preventive measures in the perioperative arena on Staphylococcus aureus transmission and surgical site infections: a randomized clinical trial. JAMA Netw Open. 2020;3: e201934. PMID: 32219407
- Wall RT, Datta S, Dexter F, et al. Effectiveness and feasibility of an evidence-based intraoperative infection control program targeting improved basic measures: a post-implementation prospective case-cohort study. J Clin Anesth. 2022; 77:110632. Epub 2021 Dec 17. PMID: 34929497.
- Sharma A, Fernandez PG, Rowlands JP, et al. Perioperative infection transmission: the role of the anesthesia provider in infection control and healthcare-associated infections. Curr Anesthesiol Rep. 2020;10:233–241. Epub 2020 Jul 17. PMID: 32837343
- Rowlands J, Yeager MP, Beach M, et al. Video observation to map hand contact and bacterial transmission in operating rooms. Am J Infect Control. 2014;42:698–701. PMID: 24969122
- WHO guidelines on hand hygiene in health care: first global patient safety challenge clean care is safer care. Geneva: World Health Organization; 2009. 21, The WHO Multimodal Hand Hygiene Improvement Strategy. Available from: https://www.who.int/publications/i/item/9789241597906. Accessed July 5, 2024
- Biddle C, Shah J. Quantification of anesthesia providers’ hand hygiene in a busy metropolitan operating room: what would Semmelweis think? Am J Infect Control. 2012;40:756–759. Epub 2012 Feb 9. PMID: 22325482.
- Koff MD, Loftus RW, Burchman CC, et al. Reduction in intraoperative bacterial contamination of peripheral intravenous tubing through the use of a novel device. Anesthesiology. 2009;110:978–985. PMID: 19352154.
- Dexter F, Walker KM, Brindeiro CT, et al. A threshold of 100 or more colony-forming units on the anesthesia machine predicts bacterial pathogen detection: a retrospective laboratory-based analysis. Can J Anaesth. 2024;71:600–610. English. Epub 2024 Feb 27. PMID: 38413516.
- Charnin JE, Hollidge M, Bartz R, et al. A best practice for anesthesia work area infection control measures: what are you waiting for? APSF Newsletter. 2022;37:103-106. https://www.apsf.org/article/a-best-practice-for-anesthesia-
work-area-infection-control-measures-what-are-you-waiting-for/ Accessed August 9, 2024. - WHO guidelines on hand hygiene in health care: first global patient safety challenge clean care is safer care. Appendix 2. Guide to appropriate hand hygiene in connection with Clostridium difficile spread. https://www.ncbi.nlm.nih.gov/books/NBK144042/. Accessed May 29, 2024.
- Pedersen LK, Held E, Johansen JD, Agner T. Short-term effects of alcohol-based disinfectant and detergent on skin irritation. Contact Dermatitis. 2005;52:82–87. PMID: 15725285
- Larson EL, Hughes CA, Pyrek JD, et al. Changes in bacterial flora associated with skin damage on hands of health care personnel. Am J Infect Control. 1998;26:513–521. PMID: 9795681
- Glowicz JB, Landon E, Sickbert-Bennett EE, et al SHEA/IDSA/APIC practice recommendation: strategies to prevent healthcare-associated infections through hand hygiene: 2022 update. Infect Control Hosp Epidemiol. 2023;44:355–376. PMID: 36751708
- Clark C, Taenzer A, Charette K, Whitty M. Decreasing contamination of the anesthesia environment. Am J Infect Control. 2014 Nov;42(11):1223-5. Epub 2014 Oct 30. PMID: 25444268.
- Ali Y, Dolan MJ, Fendler EJ, Larson EL. Alcohols. In: Block SS, ed. Disinfection, sterilization, and preservation. Philadelphia: Lippincott Williams & Wilkins, 2001:229–254.
- Rutala WA, Weber DJ, and the Healthcare Infection Control Practices Advisory Committee. Guideline for disinfection and sterilization in healthcare facilities, 2008. https://stacks.cdc.gov/view/cdc/47378 Accessed August 9, 2024.
- National Fire Protection Association (NFPA). NFPA 101 Life Safety Code. 2018 edition. Quincy, MA: National Fire Protection Association; 2018. https://www.nfpa.org/codes-and-standards/all-codes-and-standards/list-of-codes-
and-standards/detail?code=101 Accessed August 9, 2024. - Centers for Disease Control and Prevention (CDC). Clinical safety: hand hygiene for healthcare workers – fire safety and Alcohol-Based Hand Sanitizer (ABHS). https://www.cdc.gov/clean-hands/hcp/clinical-safety/?CDC_AAref_Val=https://www.cdc.gov/handhygiene/firesafety/index.htm Accessed July 5, 2024.


 Issue PDF
Issue PDF