ВВЕДЕНИЕ
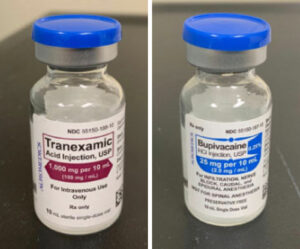
Отправлено в раздел изображений похожих флаконов APSF Андреа Реган (Andrea Regan), магистром компьютерных наук, магистром естественных наук в области анестезии и сертифицированным ассистентом анестезиолога.
Невзирая на технологические достижения и постоянные усилия поборников безопасности пациентов, ошибки введения лекарственных препаратов регулярно возникают в учреждениях здравоохранения по всей стране1–2. Ежедневно анестезиологи пытаются преодолеть проблемы, которые приводят к возникновению таких ошибок. Это, например, отсутствие стандартизации, дефицит препаратов, производственное давление, стрессовые условия работы и ограниченные ресурсы. По оценкам Всемирной организации здравоохранения, глобальная стоимость ошибок введения лекарственных препаратов составляет 42 млрд долл. США3. Эти ошибки возникают из-за минутной потери концентрации или, что чаще, системных проблем в рабочем процессе. Если такая ошибка состоит в неправильном препарате или пути введения, последствия для пациента могут быть крайне тяжелыми.
Чтобы проиллюстрировать это, возьмем выявленную нами тревожную тенденцию непреднамеренного введения анестезиологами транексамовой кислоты интратекально при выполнении нейроаксиальной блокады. Коэффициент смертности, связанный с этой ошибкой, составляет приблизительно 50 %4. За последние 10 лет компания по обеспечению профессиональной ответственности в сфере анестезиологии Preferred Physicians Medical (PPM) сообщила о шести инцидентах ошибочного введения транексамовой кислоты вместо бупивакаина (большинство из них пришлось на последние четыре года). Все шесть инцидентов произошли во время проведения ортопедических процедур; однако ретроспективное исследование предполагает, что ошибка введения транексамовой кислоты вместо бупивакаина неправильным путем также возникала при кесаревом сечении и других брюшных операциях4. Результаты нескольких исследований показывают, что в последнее время транексамовая кислота применяется чаще. В частности, это клиническое испытание POISE-3, которое продемонстрировало уменьшение кровотечений на 25 % в связи с применением транексамовой кислоты5–7. Поэтому крайне необходимо принимать меры по предотвращению соответствующих ошибок.
В этой статье мы рассматриваем клинический случай применения транексамовой кислоты вместо бупивакаина, делимся взглядами специалистов многопрофильной группы, а также рекомендациями по тому, как избежать повторения таких катастрофических ошибок.
Коэффициент смертности при случайном введении транексамовой кислоты интратекально может достигать 50 %
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент в возрасте 67 лет был направлен на тотальное эндопротезирование левого коленного сустава. В его анамнезе были зафиксированы патологическое ожирение, артериальная гипертензия, а также ишемическая болезнь сердца. План наркоза состоял в выполнении субарахноидальной блокады с анестезиологическим сопровождением. Также предполагалось, что анестезиолог введет транексамовую кислоту во время операции по указанию хирурга. Согласно политикам и процедурам больницы, транексамовая кислота должна быть заказана в аптеке в форме предварительно заполненных инфузионных пакетов. Однако хирургическая команда, пребывавшая в операционной в тот момент, редко придерживалась этого правила. При подготовке к операции анестезиолог, также привыкший к такой практике, изъял флаконы с 10 мл транексамовой кислоты и бупивакаина из автоматизированной системы распределения лекарственных средств.
После поступления пациента в операционную анестезиолог набрал в шприц с надписью «Маркаин/фентанил» то, что, по его мнению, было бупивакаином. Во время выполнения блокады возникли сложности в связи с телосложением пациента, из-за чего было решено привлечь к работе еще одного анестезиолога из команды. Специалист ввел дозу 2,5 мл, однако блокада не обеспечила желаемого эффекта. Через несколько минут пациент сообщил о зуде в промежности. Команда анестезиологов предположила, что дискомфорт вызван неудачной блокадой и решила перейти к общему наркозу. После индукции у пациента были отмечены незначительные подергивания ног. Операция продолжилась, и когда пациенту уже нужно было вводить транексамовую кислоту, анестезиолог обнаружил, что флакон с ней был открыт. В то время, как флакон с бупивакаином лежал закрытым на тележке. Осознав, что пациенту была введена 250-миллиграммовая доза транексамовой кислоты интратекально, анестезиолог сообщил об этом своему коллеге и хирургу. Было решено закончить процедуру и продолжить наблюдение за пациентом в палате посленаркозного наблюдения (ППН).
После перевода в нее пациенту продолжили интубацию, а также инфузию пропофола. Вскоре у него начались судороги. Пациент был переведен в неврологическое отделение интенсивной терапии (Neurological Intensive Care Unit, Neuro-ICU) для оценки состояния. Там было принято решение перевести пациента обратно в операционную и выполнить промывание спинномозговой жидкости. После проведения этой процедуры врач неврологического отделения реанимации и интенсивной терапии назначил введение пациенту изофлурана до тех пор, пока не прекратятся судороги или пока ингаляционный препарат не перестанет переноситься. Затем изофлуран был заменен на пропофол и кетамин, в результате чего судороги удалось купировать на 3-й день после операции.
Пациент долгое время пребывал в Neuro-ICU. У него наблюдался делирий, вызванный токсической и метаболической энцефалопатией, а также миоклонические приступы эпилепсии, требовавшие длительной интубации. Пациента экстубировали на 14-й день после операции, а назогастральный зонд был снят на 17-й день. У него наблюдались нарушения познавательной способности, в частности кратко- и долговременной памяти.
На 23-й день после проведения операции он был переведен в реабилитационную клинику. В течение последующих 2 недель когнитивные, в частности память, и двигательные функции пациента постепенно улучшились. Также он проходил лечение от боли в плечах, вызванной разрывом вращательной манжеты в результате судорог. На протяжении нескольких недель после выписки пациенту требовался квалифицированный сестринский уход. К счастью, пациент продолжил лечение и выздоровел. Его невролог отметил возвращение исполнительных и двигательных функций в норму через приблизительно 13 месяцев после инцидента.
Впоследствии пациент и его жена подали иск против группы анестезиологов, больницы, а также хирурга-ортопеда. Анестезиолог признал ответственность еще в начале рассмотрения дела, и стороны провели расследование, чтобы полностью оценить ущерб, нанесенный истцам. Через год стороны провели медиацию, и истцы урегулировали дело с анестезиологом, а также его группой в пределах страхового полиса.
ОБСУЖДЕНИЕ
Случаи непреднамеренного введения транексамовой кислоты интратекально продолжают происходить неприемлемо часто
В описательном обзоре за 2023 год на основе 22 последних сообщений об интратекальном введении транексамовой кислоты, поступивших с июля 2018 по сентябрь 2022 года, было обнаружено, что 36 % пациентов умерли, а 19 % получили необратимые повреждения. Эти повреждения варьировались от остаточной мышечной слабости, хронической боли, переломов позвонков T10 и L1, вызванных судорогами, легких когнитивных нарушений и множественных неврологических расстройств до сильной хронической боли, из-за которой пациент вынужден оставаться прикованным к постели5. Зависимость между дозой и эффектом транексамовой кислоты не была определена. Реакция пациентов была различной: некоторые умирали после введения 160–200 мг, в то время как другие выживали после доз 300–350 мг. Также было отмечено, что нераспознание периоперационной бригадой симптомов токсического воздействия транексамовой кислоты приводило к задержке в постановке диагноза. Степень тяжести вреда, нанесенному пациенту из-за интратекального введения неправильного препарата, определяется токсичностью этого лекарства8. Транексамовая кислота, введенная интратекально, действует как сильный нейротоксин, вызывающий неврологические повреждения, судороги, параплегию, фибрилляцию желудочков и смерть9–12. Оценка и классификация человеческих, а также системных факторов, приводящих к таким ошибкам, была выполнена с помощью Системы анализа и классификации человеческих факторов. Ошибочное принятие ампул или флаконов с транексамовой кислотой за местные анестетики было преобладающей причиной в 22 случаях. Авторы предположили, что тщательная проверка препаратов с привлечением другого специалиста или технологии, например сканера штрих-кодов, может предотвратить возникновение таких ошибок.
Неоднократное случайное введение транексамовой кислоты в интратекальное пространство обуславливает необходимость внедрить надежные стратегии предотвращения в каждом операционном блоке8,10–12. На Столтинговской конференции по вопросам безопасности лекарственных средств, проведенной ассоциацией Anesthesia Patient Safety Foundation (APSF) в 2010 году, были разработаны рекомендации по созданию новых стратегий «предсказуемых безотлагательных улучшений» в применении медицинских препаратов в условиях операционной12. Предоставленные рекомендации не получили такого широкого распространения, как предполагали эксперты в области безопасности. Одна из рекомендаций заключалась в том, что следует по возможности отказаться от обычных лекарств, подготовленных поставщиком, и что высокоактивные лекарственные препараты должны быть подготовлены аптекой, а также предоставляться в готовой к применению форме (болюсной или инфузионной), которая подходит как для взрослых, так и для педиатрических пациентов.
Институтом безопасного применения лекарств (Institute for Safe Medication Practices, ISMP) была разработана иерархия эффективности стратегий снижения риска (от наименее до наиболее эффективных; рисунок 1)13. Такие стратегии, как обучение, повышение квалификации и улучшение политик, предусматривают малое количество регулирующих факторов и являются малоэффективными. Хотя такие методы имеют некоторые преимущества, они требуют внимания человека и не показали такую высокую эффективность, как системные стратегии, предполагающие большое количество регулирующих факторов. Стратегии снижения риска, наиболее эффективные для предотвращения ошибок, — это принудительные процедуры, барьеры и предохранительные устройства, автоматизация, а также компьютеризация13. Одним из примеров принудительной процедуры и предохранительного устройства является внедрение нейроаксиальных коннекторов NRFit™ в Японии. Они предназначены для предотвращения неправильного введения препаратов. Это стало возможным благодаря поддержке Министерства здравоохранения, труда и социального обеспечения Японии (Japan Ministry of Health, Labor and Welfare)14. К сожалению, подобные усилия встретили сопротивление в Соединенных Штатах15.
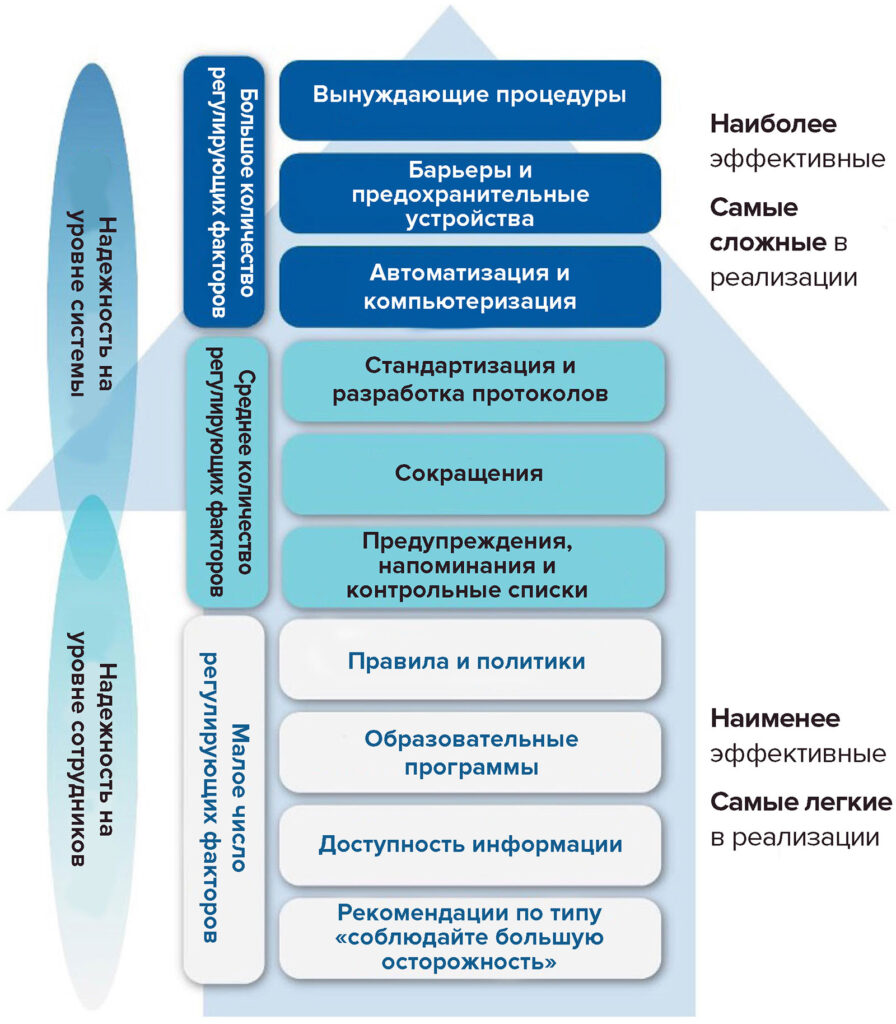
Разрешение на использование рисунка 1 предоставлено ISMP. © Institute for Safe Medication Practices (ISMP), 2022.
Рисунок 1. Разработанная ISMP иерархия эффективности стратегий снижения риска. Стратегии с большим количеством регулирующих факторов являются наиболее эффективными, поскольку уменьшают риск возникновения ошибок и связанного с ними вреда, исключая опасности. Однако они часто требуют разработки сложных планов реализации. Стратегии со средним количеством регулирующих факторов проще реализовать. Они уменьшают вероятность возникновения ошибок и минимизируют связанный с ними вред, однако требуют периодического обновления и ужесточения. Стратегии с малым количеством регулирующих факторов направлены на улучшение производительности труда. Они просты в реализации, однако являются наименее эффективными для предотвращения ошибок. Именно такие стратегии используются чаще всего.
Применение наиболее эффективных в иерархии ISMP стратегий снижения риска, а именно барьеров и принудительных процедур, целесообразно для предотвращения ошибок, связанных с интратекальным введением транексамовой кислоты. Они предусматривают ограниченное использование или отказ от флаконов либо ампул с транексамовой кислотой и разрешение только готовых к введению пакетов транексамовой кислоты (концентрацией 1.000 мг на 100 мл) или инфузионных пакетов, подготовленных аптекой. С помощью такой стратегии можно устранить проблему внешней похожести флаконов или ампул, наполненных транексамовой кислотой, на емкости с местными анестетиками.
Убрать флаконы с препаратами, которые могут причинить вред пациенту, из зоны работы с пациентами — не новая идея. В 1990-х годах флаконы с концентрированным раствором хлорида калия были широко распространены и сохранялись в легкодоступном виде в отделениях по уходу за пациентами. После того как было обнаружено, что эти флаконы вызывают смерти пациентов, возникло национальное движение, призывающее хранить в таких отделениях хлорид калия только в разбавленной форме16.
МЕДИЦИНСКО-ПРАВОВАЯ ТОЧКА ЗРЕНИЯ
 Иски о преступной небрежности врача, связанные с перепутыванием лекарств, как в приведенном выше примере, неоправданны с точки зрения стандартов оказания медицинской помощи. Помимо привлечения к ответственности врачей, адвокаты истцов обычно предъявляют претензии по поводу халатности к медицинским учреждениям. Это особенно актуально, когда появляются доказательства или свидетельские показания, позволяющие предположить возникновение ошибки вследствие того, что в учреждении приоритет отдавался производительности труда или другим мерам экономии, а не безопасности пациентов. Такие цели являются недальновидными и могут привести к последствиям, вредящим как пациентам, так и финансовому положению больницы. Когда ошибки введения лекарственных препаратов приводят к катастрофическим последствиям, таким как повреждение мозга или смерть, пациенты и их семьи обычно требуют возмещения ущерба в размере миллионов долларов, особенно если пациенты нуждаются в постоянном медицинском уходе или не могут вернуться на работу.
Иски о преступной небрежности врача, связанные с перепутыванием лекарств, как в приведенном выше примере, неоправданны с точки зрения стандартов оказания медицинской помощи. Помимо привлечения к ответственности врачей, адвокаты истцов обычно предъявляют претензии по поводу халатности к медицинским учреждениям. Это особенно актуально, когда появляются доказательства или свидетельские показания, позволяющие предположить возникновение ошибки вследствие того, что в учреждении приоритет отдавался производительности труда или другим мерам экономии, а не безопасности пациентов. Такие цели являются недальновидными и могут привести к последствиям, вредящим как пациентам, так и финансовому положению больницы. Когда ошибки введения лекарственных препаратов приводят к катастрофическим последствиям, таким как повреждение мозга или смерть, пациенты и их семьи обычно требуют возмещения ущерба в размере миллионов долларов, особенно если пациенты нуждаются в постоянном медицинском уходе или не могут вернуться на работу.
Помимо гражданских исков, врачи, виновные в ошибках введения лекарственных препаратов, могут стать объектом расследования лицензионной комиссии и уголовного преследования. Хотя каждая комиссия действует в соответствии с законами и правилами своего штата, некоторые акты о практических действиях наделяют лицензионные органы правом применять официальные дисциплинарные меры к врачам в связи с ошибками введения лекарственных препаратов. На уровне учреждения ошибки введения лекарственных препаратов могут привести к проверке со стороны регулирующих и аккредитационных органов, что может иметь значительные последствия как с финансовой, так и с репутационной точки зрения17.
Невозможно переоценить необходимость сообщать о потенциально опасных происшествиях и ошибках введения лекарственных препаратов, а также рассматривать системные проблемы на уровне отделения и больницы, не применяя карательные меры. Кроме того, наличие системы, обеспечивающей соответствующую конфиденциальную поддержку со стороны коллег в случае происшествия, уменьшит долгосрочные негативные последствия, которые возникают при появлении «второй жертвы»18. Поскольку средства защиты информации, связанной с коллегиальным рассмотрением, как правило, устанавливаются в соответствии с законодательством штата, способность больницы содействовать полноценному анализу этих проблем во многом зависит от ее территориального расположения. В штатах, где отсутствуют адекватные меры защиты, политики должны добиваться принятия законов, которые позволят учреждениям внедрять соответствующие конфиденциальные методы коллегиального рассмотрения, чтобы врачи могли свободно анализировать и обсуждать лечение, не опасаясь, что информация будет использована против них во время судебных разбирательств. Эти усилия позволяют снизить вероятность повторения нежелательных явлений, поощряют представление информации и улучшают результаты лечения пациентов18.
ТОЧКА ЗРЕНИЯ ПРОИЗВОДИТЕЛЯ
Чтобы определить потенциальные способы решения этой проблемы, важно понять сложности, вытекающие из большого разнообразия поставщиков определенного продукта, в частности вариативность его внешнего вида у разных производителей. Согласно данным компании IQVIA (ранее — Quintiles and IMS Health Inc.), на рынке США транексамовую кислоту производят 13 компаний. Этот препарат представлен в форме флаконов (81,5 %), готовых пакетов (16,9 %) и ампул (1,6 %). Восемь компаний производят бупивакаин, преимущественно в форме флаконов (98,7 %) и ампул (1,3 %)19.
Хотя такое разнообразие и обеспечивает обильное предложение этого препарата, оно также создает риск его вариативности, что может привести к похожести обоих продуктов. Производители могут размещать информацию о хранении препаратов на упаковках и этикетках. Это особенно важно, если препараты, например транексамовая кислота и бупивакаин, сберегаются вместе и это создает повышенный риск.
Еще один способ улучшить безопасность лекарственных средств — выпускать их в виде готовых к введению продуктов. На момент проведения Столтинговской конференции по вопросам безопасности лекарственных средств APSF в 2010 году эта форма не была такой распространенной, как сегодня. С учетом того, что в последнее время в продаже появились готовые к введению пакеты транексамовой кислоты (концентрацией 1000 мг на 100 мл), выполнение рекомендаций APSF и ISMP по использованию готовых лекарственных форм является реальным и достижимым средством предотвращения будущих ошибок применения транексамовой кислоты вместо бупивакаина20. Использование готовых к введению продуктов рекомендовано основными научными и регулирующими организациями, включая Объединенную комиссию (Joint Commission)21–22. Готовые пакеты и предварительно заполненные шприцы не требуют сборки в условиях больницы, что исключает этапы подготовки лекарственных средств, на которых могут происходить ошибки21–22. Кроме того, готовые к введению препараты, которые одобрены Управлением по контролю качества пищевых продуктов и лекарственных средств США (Food and Drug Administration, FDA), содержат всю необходимую информацию на этикетке производителя и штрих-код, что помогает проверить правильность выбора препарата и дозы перед введением, способствуя безопасному применению лекарств23–24. FDA проводит строгий процесс утверждения для производителей, которые желают представить комбинированные продукты, объединяющие лекарственные средства и системы доставки. Несмотря на то, что подобными возможностями обладает лишь небольшое количество производителей, растущий сегмент готовых к введению продуктов свидетельствует о значительном прогрессе в области доставки лекарств, обеспечивая повышенные меры безопасности.
ПРЕДОТВРАЩЕНИЕ ОШИБОК ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
Использование готовых к введению продуктов может уменьшить количество ошибок неправильного применения лекарственных препаратов
Внедрение описанных выше принудительных процедур и барьеров, состоящих в хранении транексамовой кислоты исключительно в готовых пакетах, а не во флаконах в периоперационной среде, является единственным эффективным способом снижения частоты ошибок, которые заключаются во введении транексамовой кислоты вместо бупивакаина неправильным путем. Меры по предотвращению таких ошибок включены в Целевые передовые практики ISMP по обеспечению безопасности лекарственных средств на 2024–2025 год25. Некоторые из них приведены ниже.
СИСТЕМНЫЕ МЕРЫ БЕЗОПАСНОСТИ
- При подготовке препаратов для хирургических и акушерских процедур проверять их с помощью сканера штрих-кодов.
- Разрабатывать протоколы по использованию готовых или подготовленных аптекой инфузионных пакетов с транексамовой кислотой, чтобы избежать применения одного препарата вместо другого.
- Развивать культуру безопасности.
- Проявлять повышенную бдительность при необходимости использования этих двух препаратов в рамках одной процедуры.
- Обсуждать с ключевыми заинтересованными сторонами процессы заказа и введения транексамовой кислоты для повышения безопасности.
- Оценивать рабочую нагрузку, чтобы она не приводила к небезопасным решениям.
- Сообщать о потенциально опасных происшествиях и случаях небезопасного применения препаратов.
- Проводить регулярные обзоры и обсуждения случаев применения лекарственных средств и близких к ним случаев, о которых сообщается в вашем учреждении.
ЗАКЛЮЧЕНИЕ
Ошибки введения транексамовой кислоты вместо бупивакаина неправильным путем продолжат причинять вред пациентам, пока не будут внесены эффективные изменения. У регулирующих органов есть возможность работать с заинтересованными сторонами и способствовать этим улучшениям. Мы предоставили информацию от множества заинтересованных сторон, готовых содействовать этим изменениям.
По мнению авторов этой статьи, транексамовая кислота является необходимым и эффективным препаратом для многих операций и должна оставаться доступной в операционных блоках. Однако флаконы или ампулы транексамовой кислоты необходимо убрать из периоперационных зон. Она должна быть доступна только в форме готовых к введению пакетов объемом 100 мл от производителя, аптечных учреждений, занимающихся экстемпоральным изготовлением согласно закону 503 B, или аптек больницы. Стоимость готового пакета может варьироваться в зависимости от региона, контрактов, скидок, организаций групповых закупок и поставщиков, и эта сумма несущественна по сравнению с ценой ошибки введения лекарственных препаратов, приводящей к значительной заболеваемости и летальности. Пришло время действовать.
Пол А. Лефевр, доктор юриспруденции, является старшим адвокатом по урегулированию претензий и консультантом по рискам в Preferred Physicians Medical.
Триша Мейер, доктор фармацевтических наук, магистр наук, член Американского сообщества фармацевтов систем здравоохранения (FASHP), является адъюнкт-профессором кафедры анестезиологии в Техасском медицинском колледже A&M (Texas A&M College of Medicine), г. Темпл, штат Техас.
Энджи Линдси является вице-президентом по маркетингу компании Fresenius Kabi LLC USA; ее взгляды и мнения являются ее собственными и не обязательно отражают взгляды и мнения компании.
Рита К. Джув, доктор фармацевтических наук, магистр делового администрирования, сертифицированный специалист по педиатрической фармакологии, член Американского сообщества фармацевтов систем здравоохранения (FASHP), является президентом Института безопасной медицинской практики (Institute for Safe Medication Practices, ISMP).
Элизабет Ребелло, зарегистрированный фармацевт, дипломированный врач, член Американской коллегии анестезиологов (FASA), член Американской коллегии администраторов здравоохранения (FACHE), сертифицированный специалист по безопасности пациентов, сертифицированный специалист по обеспечению качества в медицине, является профессором кафедры анестезиологии и периоперационной медицины Онкологического центра им. М. Д. Андерсона Техасского университета (University of Texas MD Anderson Cancer Center).
Триша Мейер является спикером в компании Eagle Pharmaceutical и работала консультантом в Heron.
Другие авторы заявили об отсутствии конфликта интересов.
СПИСОК ЛИТЕРАТУРЫ
- Wittich CM, Burkle CM, Lanier WL. Medication errors: an overview for clinicians. Mayo Clin Proc. 2014;89:1116–1125. PMID: 24981217.
- Bates DW, Levine DM, Salmasian H, et al. The safety of inpatient health care. N Engl J Med. 2023;388:142–153 PMID: 36630622.
- World Health Organization (WHO). Medication without harm. Available at: https://www.who.int/initiatives/medication-without-harm. Accessed March 2024.
- Patel S, Robertson B, McConachie I. Catastrophic drug errors involving tranexamic acid administered during spinal anaesthesia. Anaesthesia. 2019;74:904–914. PMID: 30985928.
- Chauncey JM, Wieters JS. Tranexamic acid. [Updated 2023 Jul 24]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532909/. Accessed April 22, 2024.
- UK Royal Colleges Tranexamic Acid in Surgery Implementation Group; Grocott MPW, Murphy M, Roberts I, Sayers R, Toh CH. Tranexamic acid for safer surgery: the time is now. Br J Anaesth. 2022;129:459–461. PMID: 36070986.
- Poeran J, Chan JJ, Zubizarreta N, et al. Safety of tranexamic acid in hip and knee arthroplasty in high-risk patients. Anesthesiology. 2021;135:57–68. PMID: 33857300.
- Patel, S. Tranexamic acid associated intrathecal toxicity during spinal anesthesia: a narrative review of 22 recent reports. Eur J Anaesthesiol. 2023;40:334–342. PMID: 36877159.
- Viscusi ER, Hugo V, Hoerauf K, Southwick FS. Neuraxial and peripheral misconnection events leading to wrong-route medication errors: a comprehensive literature review. Reg Anesth Pain Med. 2021;46:176. PMID: 33144409.
- Palanisamy A, Kinsella SM. Spinal tranexamic acid—a new killer in town. Anaesthesia. 2019;74:831–833. PMID: 30985919.
- Patel S, Loveridge R. Obstetric neuraxial drug administration errors: a quantitative and qualitative analytical review. Anesth Analg. 2015;121:1570. PMID: 26579659.
- Eichhorn, J. APSF hosts medication safety conference. Anesthesia Patient Safety Foundation. APSF Newsletter. 2010;25;1–8. https://www.apsf.org/article/apsf-hosts-medication-safety-conference/. Accessed March 2024.
- Institute for Safe Medication Practices (ISMP). Implement strategies to prevent persistent medication errors and hazards. ISMP Medication Safety Alert! Acute Care. 2023;28:1–4. https://www.ismp.org/resources/implement-strategies-prevent-persistent-medication-errors-and-hazards. Accessed March 2024.
- Cision PRWeb. February 25, 2021. Japan health system improves patient safety with adoption of NRFit™ neuraxia connectors, GEDSA announces. https://www.prweb.com/releases/japan-health-system-improves-patient-safety-with-adoption-of-nrfit-tm-neuraxial-connectors-gedsa-announces-857026948.html. Accessed March 2024.
- Institute for Safe Medication Practices (ISMP). NRFit: a global “fit” for neuraxial medication safety. https://www.ismp.org/resources/nrfit-global-fit-neuraxial-medication-safety. Accessed March 2024.
- Kohn LT, Corrigan JM, Donaldson MS, editors. Institute of Medicine (US) Committee on Quality of Health Care in America. To err is human: building a safer health system. Washington (DC): National Academies Press (US) 2000; 219.
- Agency for Healthcare Research and Quality, Patient Safety Network. Never events. Published September 7, 2019. Available at: https://psnet.ahrq.gov/primer/never-events#. Accessed March 2024.
- Guerra-Paiva S, Lobão MJ, Simões DG, et al. Key factors for effective implementation of healthcare workers support interventions after patient safety incidents in health organisations: a scoping review. BMJ Open. 2023;13:e078118. PMID: 38151271.
- Based on information licensed from IQVIA: National sales perspective: generic injectable units market share by manufacturer for the period of January 2024 reflecting estimates of real-world activity. All rights reserved. Information accessed by authors with IQVIA permission.
- Institute for Safe Medication Practices (ISMP). Dangerous wrong-route errors with tranexamic acid. ISMP Medication Safety Alert! Acute Care. 2019;24:1–2. https://www.ismp.org/alerts/dangerous-wrong-route-errors-tranexamic-acid. Accessed March 2024.
- The Joint Commission. Standards BoosterPak for safe medication storage, MM.03.01.01. Published 2014. https://hcupdate.files.wordpress.com/2016/03/standards-boosterpak-safe-medication-storage-mm-03-01-01-updated-2014-04.pdf. Accessed October 28, 2021.
- Institute for Safe Medication Practices. ISMP safe practice guidelines for adult IV push medications: a compilation of safe practices from the ISMP Adult IV Push Medication Safety Summit. Published 2015. https://www.ismp.org/sites/default/files/attachments/2017-11/ISMP97-Guidelines-071415-3.%20FINAL.pdf. Accessed June 9, 2020.
- Fanikos J, Burger M, Canada T. An assessment of currently available i.v. push medication delivery systems. Am J Health Syst Pharm. 2017;74:e230–e235. PMID: 28438828.
- Hertig J, Jarrell K, Arora P, et al. A continuous observation workflow time study to assess intravenous push waste. Hosp Pharm. 2021;56:584–591. PMID: 34720164.
- 2024–2025 ISMP Targeted Medication Safety Best Practices for Hospitals. Available at: https://www.ismp.org/system/files/resources/2024-02/ISMP_TargetedMedicationSafetyBestPractices_Hospitals_021524_MS5818%20%281%29.pdf. Accessed March 2024.


 Issue PDF
Issue PDF