在临床环境中,沟通失败会导致患者照护效果不佳。1,2特别是,英语水平有限 (Low English Proficiency, LEP) 的患者接受的以患者为中心的照护较少,使用医疗照护的频率较低,并且在医疗照护环境中面临更高的不良事件风险。3,4 与 LEP 患者预后较差相关的高风险情况包括药物核对、出院、获得知情同意、急诊科照护和围手术期手术照护,所有这些情况均与麻醉医师的工作内容相关。5,6 在围手术期照护环境中,鼓励麻醉医师使用面对面、电话或视频口译员来促进医患沟通,尽可能给患者提供高质量的医疗照护。7
尽管口译服务的广泛普及使得为 LEP 患者提供照护变得更加容易,但围手术期仍存在一些困难点。8-13 在患者的围手术期中,有几种情况难以使用或缺乏口译员。其中一种情况发生在术前门诊登记入院时。尽管在患者入住后,临床医生会面期间通常会提供口译员,但在此环节之前却很少使用口译员。11 另一种情况发生在术中环境中,此时现场口译员往往无法轻易进入手术室,而远程医疗口译员在麻醉诱导和苏醒期间通常无法发挥有效作用。13 虽然这些情况在围手术期的占比相对较小,但围手术期各个环节沟通不畅和缺乏有效沟通可能会损害患者的安全感。为缩小这些已识别的差距,我们推出了一项质量改进倡议,重点是通过对术前和术中环境做出结构性变化,加强麻醉照护团队与 LEP 患者之间的沟通。
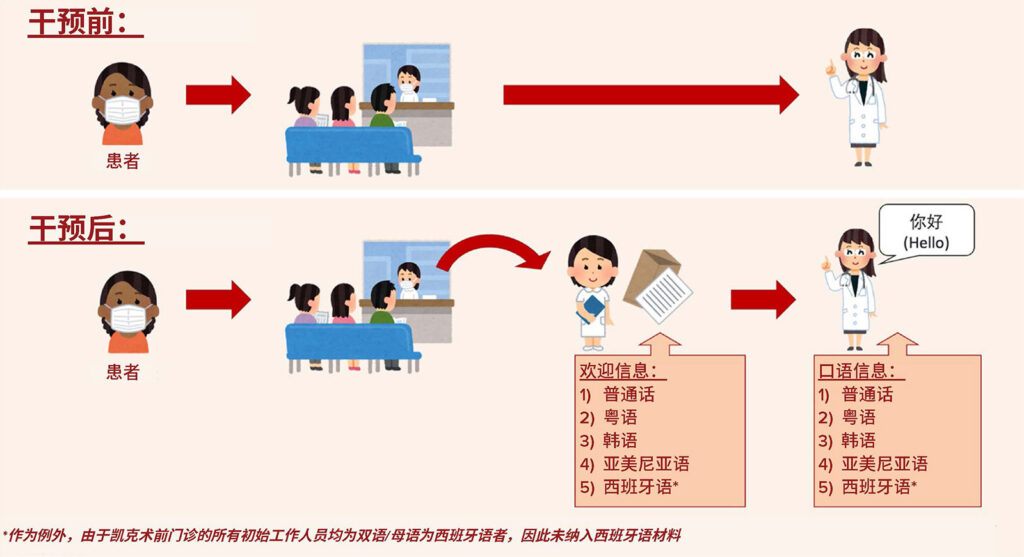
我们最初的目标是通过欢迎信息和个性化问候与患者建立融洽关系,促进术前门诊的有效沟通,并向患者介绍医疗系统中的麻醉照护团队。在即时登记住院流程中,向 LEP 患者提供翻译后的欢迎信息和就诊描述(图 1)。该信息不仅可以概述就诊的工作流程和目的,还可以让患者知晓其健康史、术前医嘱和问题并以其偏好的语言进行讨论,从而放下心来。在我们的患者群体中,十种最常见的外语的信息翻译均由母语为相关语言的医务人员提供(图 2)。此外,在每名 LEP 患者的病历中放置了标识患者语言的卡片,以直观地向医务人员展示患者的主要口头语言(图 3)。在这些卡片的背面,印有以十种语言表述“你好,我的名字是(工作人员姓名)”和“(患者姓名)先生/女士,请前往术前门诊”的语音发音,目的是让工作人员用患者母语进行问候、自我介绍和呼叫患者。在为患者安排房间后,会将患者病历提供给术前门诊团队的其他成员,供其以患者的母语问候患者。
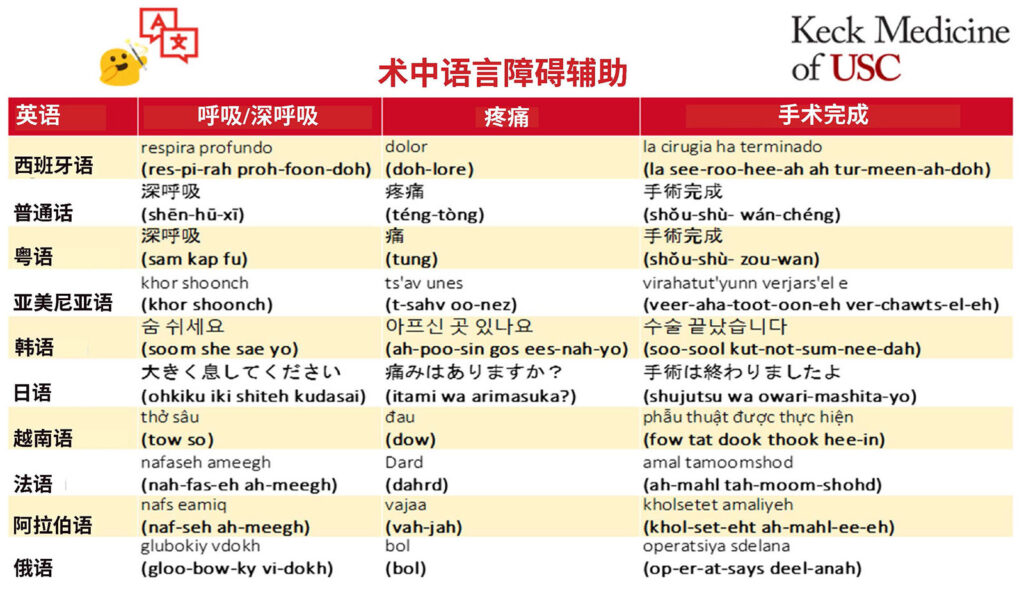
同样,在手术当天,我们会向患者说明,虽然现场或视频口译员不会陪同我们进入手术室,但我们会使用患者的首选语言传达一些关键短语,用于患者接受麻醉和从麻醉中清醒的情况,重点减轻术前焦虑,并改善医患关系。我们制作了一个标记卡语言工具,其中列出了十种常见外语表述“呼吸”、“手术完成”和“疼痛?”的语音发音(图 4)。这些翻译由母语为相应语言的医务人员提供,并分发给麻醉照护团队的所有成员。鼓励对此工具的使用情况进行反馈。在这些工具的辅助下,麻醉照护团队现在能够在诱导和复苏时鼓励深呼吸,并在恢复时促进预充氧,改善术后通气。照护团队还能够通过沟通手术信息,便于急救时确认位置信息。最后,照护团队能够在将患者转移至麻醉后监护室之前更好地评估患者疼痛,以尽量减少未经治疗或治疗不足的术后疼痛。因此,在患者照护的关键阶段,我们使用患者的首选语言,通过几个关键词或短语改善了与 LEP 患者的沟通(图 5)。
为评估我们的质量改进倡议,我们让患者和临床工作人员填写了一份五点李克特量表问卷,以评估其体验。对调查结果进行了汇编和评估,以了解患者满意度和总体反馈。绝大多数患者和工作人员表示,这些变化对他们的体验产生了积极的影响。53 名患者完成了调查,89% 的患者给出了 5/5 的回复(强烈同意我们实施的问候和信息是一种积极的体验,让他们感觉受到欢迎)。另有 4% 的患者给出 4/5 的回复,其余 7% 的患者给出了 3/5 的中性回复。未收到任何表明对体验产生负面影响的回复。56 名工作人员(包含来自术前临床团队和麻醉照护团队的代表)完成了调查,88% 的工作人员给出了 5/5 的回复(强烈同意语言工具有帮助,对患者互动产生了积极影响),其余 12% 的工作人员给出了 4/5 的回复。
我们的倡议产生了一些值得关注的显著成果。首先,该倡议证实,通过在围手术期以低成本引入结构性变化来解决语言障碍具有可行性。多语言欢迎信息、病历卡和标记卡的总成本不到 250 美元,该费用由我部门资助,且本研究无需外部资金或外部人员。其次,该倡议能够以相对较快的速度实施。从获得机构审查委员会的批准,准备翻译、覆膜、打印和分发材料,我们仅用了几个月的时间。最后,我们能够促进 LEP 患者复苏时的沟通,患者在该情况下的英语水平甚至可能低于其术前水平。
总体而言,我们的质量改进倡议表明,术前和术中环境的这些结构性改变改善了 LEP 患者的体验,这一结果在预期之内。患者对这些变化给出了积极的反馈,相关医务人员赞赏了该语言工具的用户友好性,并指出该工具可在患者问候和入住阶段让患者感到更受欢迎,并缓解尴尬。本研究的结果表明,语言工具为促进手术室内及术前门诊的医患沟通提供了一种简单实用的方法。此外,我们的干预措施有助于为患者在术前门诊和手术当天的麻醉团队体验增添更多个性化元素。以患者为中心的照护改进有助于与患者建立融洽的关系和牢固的信任,并改善患者和麻醉照护团队在围手术期的整体体验。
实施障碍包括寻找进行翻译的医务人员,以及让医务人员了解新的徽章、卡片和欢迎信息。但在翻译完成、工作人员熟悉新的流程变化和可用资源后,剩余部分即可顺利推进。熟悉流程包括简短的面对面培训,以了解新的工作流程,并练习使用问候卡和徽章,总共需要大约 30 分钟的时间。我们认识到,虽然我机构拥有会说十种常见语言的内部医务人员,但并非所有机构都是如此。因此,可以考虑替代资源,这包括付费医疗翻译服务。对于少数不会说十种常见语言的患者 (4.7%),在门诊就诊时提供口译员。这些语言将纳入该倡议未来的工作内容。
由于仅需极少资源即可轻松实施,我们的倡议表明,可在大多数围手术期环境中实现类似的 LEP 患者体验改善。根据患者的人口统计数据,各机构最常见的语言会有所不同,但可以根据各机构的需求轻松定制。总体而言,通过在术前评估和术中照护高风险点改善医患沟通能够改善与 LEP 患者的关系和照护质量。我们倡议在未来的工作中增加语言种类,丰富术中短语,提高翻译服务的易得性,例如通过数字技术,特别是考虑到该技术最近在医疗照护领域的使用有所增加。14,15 虽然移动应用程序翻译服务可能会继续取代硬拷贝语言辅助工具,解决语言障碍差距,但我们仍然意识到数字素养是一大潜在问题。14
综上所述,我们的结构性变化对语言障碍患者的体验产生了积极的影响。我们已证明,这些变化改善了以患者为中心的照护,无论是在急诊时促进沟通,还是改善术前门诊患者就医体验。最终,我们的目标是通过识别 LEP 手术患者面临的障碍并为其定制照护,缩小这些差距,逐步改善其围手术期照护。
Yasuko Mano, MD, MPH 毕业于南加州大学(加利福尼亚州洛杉矶)凯克医学院,现任美国东北大学(伊利诺伊州芝加哥)Feinberg 医学院麻醉住院医师。
Nima Saboori, MD 毕业于南加州大学(加利福尼亚州洛杉矶)凯克医学院,现任加利福尼亚大学(加利福尼亚州尔湾)麻醉住院医师。
Janak Chandrasoma, MD 是南加州大学(加利福尼亚州洛杉矶)凯克医学院的麻醉学临床副教授。
Justyne Decker, MD 是南加州大学(加利福尼亚州洛杉矶)凯克医学院的麻醉学临床助理教授。
作者没有利益冲突。
参考文献
- Liu P, Lyndon A, Holl JL, et al. Barriers and facilitators to interdisciplinary communication during consultations: a qualitative study. BMJ Open. 2021;11:e046111. PMID: 34475150
- Dixit AA, Elser H, Chen CL, et al. Language-related disparities in pain management in the post-anesthesia care unit for children undergoing laparoscopic appendectomy. Children. 2020;7. PMID: 33020409
- Pérez-Stable EJ, El-Toukhy S. Communicating with diverse patients: how patient and clinician factors affect disparities. Patient Educ Couns. 2018;101:2186–2194. PMID: 30146407
- van Rosse F, de Bruijne M, Suurmond J, et al. Language barriers and patient safety risks in hospital care. A mixed methods study. Lang Commun Issues Health Care. 2016;54:45–53. PMID: 25840899
- Betancourt JR, Renfrew MR, Green AR, et al. Improving patient safety systems for patients with limited English proficency: a guide for hospitals. Published online September 2012. https://www.ahrq.gov/sites/default/files/publications/files/lepguide.pdf. Accessed February 19, 2024.
- Charwat H, Lane-Fall M. Anesthesia care for patients with limited English proficiency. APSF Newsletter. 2023;38:11–12. https://www.apsf.org/article/anesthesia-care-for-patients-with-limited-english-proficiency/ Accessed August 13, 2024
- Burkle CM, Anderson KA, Xiong Y, et al. Assessment of the efficiency of language interpreter services in a busy surgical and procedural practice. BMC Health Serv Res. 2017;17:456. PMID: 28676091
- Karliner LS, Jacobs EA, Chen AH, Mutha S. Do professional interpreters improve clinical care for patients with limited English proficiency? A systematic review of the literature. Health Serv Res. 2007;42:727–754. PMID: 17362215
- Khoong EC, Fernandez A. Addressing gaps in interpreter use: time for implementation science informed multi-level interventions. J Gen Intern Med. 2021;36:3532–3536. PMID: 33948799
- Kapoor R, Owusu-Agyemang P, Feng L, Cata JP. The impact of the need for language assistance services on the use of regional anesthesia, postoperative pain scores and opioid administration in surgical oncology patients. J Pers Med. 2023;13. PMID: 36983663
- Azua E, Fortier LM, Carroll M, et al. Spanish-speaking patients have limited access scheduling outpatient orthopaedic appointments compared with English-speaking patients across the united states. Arthrosc Sports Med Rehabil. 2023;5:e465–e471. PMID: 37101862
- Jimenez N, Jackson DL, Zhou C, et al. Postoperative pain management in children, parental English proficiency, and access to interpretation. Hosp Pediatr. 2014;4:23–30. PMID: 24435597
- Shapeton A, O’Donoghue M, VanderWielen B, Barnett SR. Anesthesia lost in translation: perspective and comprehension. J Educ Perioper Med JEPM. 2017;19:E505. PMID: 28377945
- Mittermaier M, Venkatesh KP, Kvedar JC. Digital health technology in clinical trials. NPJ Digit Med. 2023;6:88. PMID: 33212293
- Kamdar N, Jalilian L. Telemedicine: A digital interface for perioperative anesthetic care. Anesth Analg. 2020;130(2):272-275. PMID: 31934901


 Issue PDF
Issue PDF